еҒҘеә·йҶ«зҷӮз¶ІпјҸиЁҳиҖ…й„ӯе®ңиҠ¬е ұе°Һ
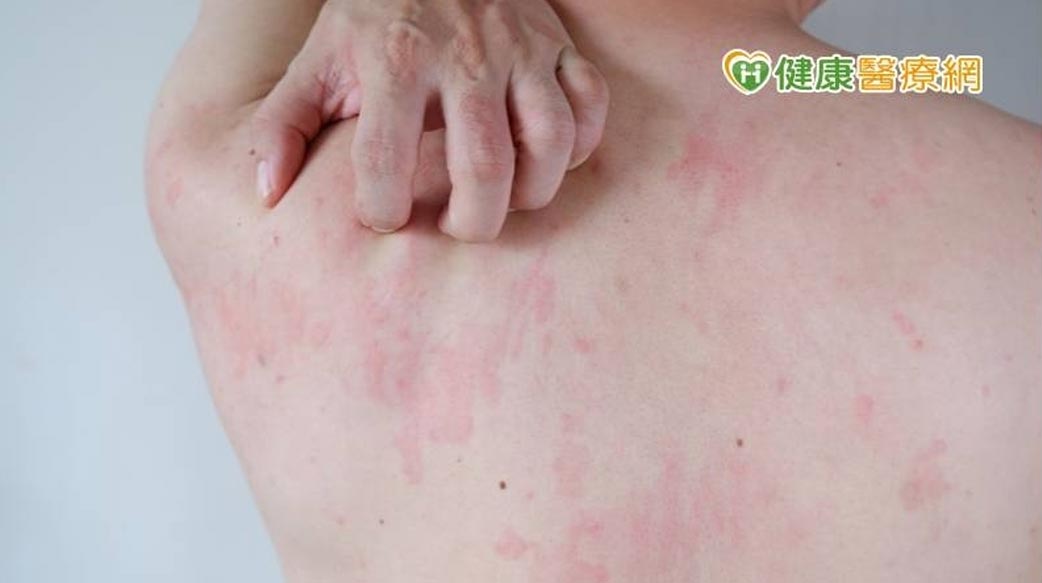
з–«жғ…зҲҶзҷјд»ҘдҫҶпјҢжңүдёҚе°‘жӮЈиҖ…еӣ зӮәж–Ҫжү“з–«иӢ—жҲ–жҳҜжҹ“з–«еҫҢйҖ жҲҗзҡ®иҶҡиө·зҙ…з–№гҖҒиҶЁз–№жҲ–зҷјзҷўвҖҰзӯүи•Ғйә»з–№иЎЁзҸҫгҖӮ
гҖҢйўЁз–№еЎҠ(иҶЁз–№)еҘҪзҷўпјҒгҖҚж №ж“ҡзөұиЁҲпјҢеҸ°зҒЈжҜҸ5дәәе°ұжңү1дәәжңүи•Ғйә»з–№еӣ°ж“ҫгҖӮе°Өе…¶жҳҜж–°еҶ иӮәзӮҺиӮҶиҷҗе…Ёзҗғе…©е№ҙеӨҡдҫҶпјҢжңүж°‘зңҫеңЁж–Ҫжү“з–«иӢ—еҫҢз”ўз”ҹи•Ғйә»з–№зҡ„еүҜдҪңз”ЁпјҢеӣ зӮәеҘҮзҷўз„ЎжҜ”йҖ жҲҗи »еӨ§зҡ„еӣ°ж“ҫпјҢйңҖиҰҒйҖІдёҖжӯҘеҚ”еҠ©1,2гҖӮе°ҚжӯӨпјҢзҡ®иҶҡ科иЁәжүҖзҡ®иҶҡ科йҶ«её«йӮұе“ҒйҪҠиЎЁзӨәпјҢи•Ғйә»з–№еңЁжҜҸдҪҚжӮЈиҖ…зҡ„еҡҙйҮҚзЁӢеәҰйғҪдёҚдёҖжЁЈпјҢиӢҘеӣ еҗғи—Ҙжҡ«жҷӮеҘҪиҪүе°ұйҡЁж„ҸеҒңи—ҘпјҢеҫҲе®№жҳ“е°ҺиҮҙжҖҘжҖ§и•Ғйә»з–№и®ҠжҲҗж…ўжҖ§и•Ғйә»з–№пјҢеҸҚиҖҢйҖ жҲҗжІ»зҷӮжҷӮзЁӢжӢүй•·пјҢжүҖд»Ҙй…ҚеҗҲйҶ«её«е®ҡжңҹз”Ёи—ҘеҫҲйҮҚиҰҒгҖӮ
и•Ғйә»з–№зҡ„еҺҹеӣ дё»иҰҒжҳҜе»Јжіӣе…Ёиә«жҖ§йҒҺж•ҸеҸҚжҮүзҡ„е…Қз–«еӨұиӘҝпјҢдё»иҰҒи·ҹиӮҘеӨ§зҙ°иғһжңүй—ңгҖӮжҢҒзәҢжҷӮй–“вүӨ 6 йҖұзҡ„иҮӘзҷјжҖ§йўЁз–№еЎҠгҖҒиЎҖз®ЎжҖ§ж°ҙи…«жҲ–е…©иҖ…еқҮжңүиҖ…зЁұзӮәжҖҘжҖ§и•Ғйә»з–№пјҢиҖҢеӨ§ж–ј6йҖұиҖ…зЁұж…ўжҖ§и•Ғйә»з–№гҖӮиҝ‘е№ҙдҫҶж–°еҶ з–«жғ…зҲҶзҷјпјҢз—…жҜ’дёҚеғ…дҫөзҠҜдёҠе‘јеҗёйҒ“пјҢд№ҹжңғдҫөзҠҜе…¶д»–еҷЁе®ҳпјҢеңЁзҡ®иҶҡдёҠд№ҹеҸҜиғҪеҮәзҸҫеӨҡжЁЈжҖ§зҡ„зҡ®з–№з”ҡиҮіжҳҜи•Ғйә»з–№3гҖӮ
жӯӨеӨ–пјҢж–Ҫжү“ж–°еҶ з–«иӢ—д№ҹеҸҜиғҪйҖ жҲҗе…Қз–«еҸҚжҮүеӨұиӘҝз”ўз”ҹзҡ®иҶҡдёҚиүҜеҸҚжҮүпјҢи•Ғйә»з–№еҚіжҳҜеёёиҰӢзҡ„иЎЁзҸҫд№ӢдёҖ4пјҢеҶҚеҠ дёҠй•·ж–°еҶ еҸҜиғҪйҖ жҲҗзҡ„зҡ®иҶҡеҫҢйҒәз—ҮпјҢи•Ғйә»з–№д№ҹеңЁе…¶дёӯ5пјҢжүҖд»Ҙеҗ„зЁ®еҺҹеӣ еҠ зёҪиө·дҫҶпјҢйҖҷе…©е№ҙдҫҶи•Ғйә»з–№зҡ„жӮЈиҖ…зўәеҜҰеўһеҠ дёҚе°‘гҖӮ
дёүеӨ§иҝ·жҖқпјҡдёҖж¬Ўж–·ж №гҖҒйЎһеӣәйҶҮжҒҗжҮјз—ҮгҖҒйҡЁж„ҸеҒңи—Ҙ
然иҖҢпјҢдёҚе°‘ж°‘зңҫе°ҚжІ»зҷӮи•Ғйә»з–№е…¶еҜҰжңүдёҚе°‘иҝ·жҖқпјҢдҫӢеҰӮд»ҘзӮәзңӢиЁәдёҖж¬Ўе°ұеҸҜд»Ҙж–·ж №гҖҒж“”еҝғдҪҝз”ЁйЎһеӣәйҶҮжІ»зҷӮжңғз”ўз”ҹеүҜдҪңз”Ёд»ҘеҸҠиҮӘиҰәеҘҪиҪүе°ұиҮӘиЎҢеҒңи—ҘгҖӮ
йӮұе“ҒйҪҠйҶ«её«иЎЁзӨәпјҡгҖҢйҶ«её«жңҖжҖ•зҡ„е°ұжҳҜжӮЈиҖ…й•·дәҶи•Ғйә»з–№пјҢеҗғдәҶ3еӨ©и—ҘпјҢзңӢдјјжІ’жңүзҷјдҪңеҫҢе°ұиҮӘиЎҢеҒңи—ҘпјҢзөҗжһңеҒңдёҚеҲ°2еӨ©еҸҲеҶҚеҫ©зҷјпјҢеҸҲеҶҚз№јзәҢеҗғи—ҘпјҢеҗғ3еӨ©ж”№е–„дәҶеҫҢеҸҲеҒңи—ҘдәҶпјҢзөҗжһңе…Қз–«еҸҚжҮүе°ұйҖҷжЁЈдёҖзӣҙеҸҚеҸҚиҰҶиҰҶгҖҒиө·иө·иҗҪиҗҪпјҢжңҖеҫҢеҫҲе®№жҳ“йҖ жҲҗеҸӘиҰҒдёҚеҗғи—Ҙе°ұзҷјдҪңпјҢи®ҠжҲҗж…ўжҖ§и•Ғйә»з–№пјҢйҖҷе°ұйә»з…©дәҶгҖӮгҖҚ
д»–еј·иӘҝпјҢиҮӘиЎҢйҡЁж„ҸжёӣйҮҸжҲ–еҒңи—ҘжҳҜйҖ жҲҗжІ»зҷӮж•Ҳжһңз„Ўжі•жҢҒзәҢзҡ„дё»еӣ гҖӮзӣ®еүҚеҸӘжңүеңЁијғеҡҙйҮҚзҡ„жҖҘжҖ§и•Ғйә»з–№еҲқжңҹжүҚжңғдҪҝз”ЁеҲ°зҹӯжңҹйЎһеӣәйҶҮжІ»зҷӮпјҢ當жҖҘжҖ§з—…зӢҖз·©и§ЈеҫҢпјҢе°ұжңғж”№з”Ёй•·ж•ҲеһӢзҡ„жҠ—зө„з№”иғәдҫҶжҺ§еҲ¶пјҢдёҖиҲ¬е»әиӯ°жңҚи—Ҙжңҹй–“жҮүиҮіе°‘з¶ӯжҢҒ2иҮі4еҖӢжҳҹжңҹпјҢ當з—ҮзӢҖе®Ңе…Ёз©©е®ҡеҫҢпјҢеңЁйҶ«её«жҢҮе°ҺдёӢеҶҚж…ўж…ўжёӣи—ҘиҲҮеҒңи—ҘгҖӮ
дёҚеҗҢж—ҸзҫӨжӮЈиҖ…йңҖжұӮгҖҖжҠ—зө„з№”иғәи—ҘжІ»зҷӮйҒёж“ҮжҜ”дёҖжҜ”
и•Ғйә»з–№зёҪжҳҜдҫҶеҫ—еҸҲеҝ«еҸҲжҖҘпјҢд»ҘеҫҖжІ»зҷӮж–№ејҸеҢ…жӢ¬жңҚз”ЁжҠ—зө„з№”иғәгҖҒе…Қз–«жҠ‘еҲ¶еҠ‘гҖҒз”ҹзү©иЈҪеҠ‘зӯүгҖӮ然иҖҢпјҢеӮізөұеһӢзҡ„жҠ—зө„з№”иғәе®№жҳ“йҖ жҲҗеҸЈд№ҫиҲҢзҮҘгҖҒе—ңзқЎгҖҒй ӯжҳҸз„ЎеҠӣзӯүеүҜдҪңз”ЁпјҢеёёд»Өз—…жӮЈеӣ°ж“ҫдёҚе·ІгҖӮ
йӮұе“ҒйҪҠйҶ«её«иЎЁзӨәпјҢзҸҫд»Ҡ第дәҢд»ЈжҠ—зө„з№”иғәзҡ„жҠ—йҒҺж•Ҹи—Ҙж•ҲжҷӮй–“ијғ第дёҖд»Јй•·пјҢи·ҹе…¶д»–и—Ҙзү©зҡ„дәӨдә’дҪңз”ЁжҜ”ијғе°‘иҰӢпјҢе°Қж–јзҘһ經系зөұеҪұйҹҝзҡ„еүҜдҪңз”Ёд№ҹжёӣе°‘еҫҲеӨҡпјҢе®үе…ЁжҖ§жӣҙй«ҳгҖҒйҒ©з”ЁжҖ§жӣҙдҪіпјҢжҳҜзҸҫеңЁзҡ„дё»жөҒжІ»зҷӮж–№ејҸгҖӮ
д»–йҖІдёҖжӯҘиӘӘжҳҺпјҢйҮқе°ҚдёҚеҗҢж—ҸзҫӨзҡ„и•Ғйә»з–№пјҢз”Ёи—Ҙзҙ°зҜҖд№ҹжңғжңүжүҖдёҚеҗҢпјҢеғҸжҳҜеӯёз”ҹиҰҒжә–еӮҷиҖғи©ҰпјҢжҲ–жҳҜ駕й§ӣеҸёж©ҹиҲҮж©ҹеё«йңҖиҰҒй«ҳеәҰиҒ·жҘӯе°ҲжіЁеҠӣпјҢе°ұиҰҒи·ҹйҶ«её«иЁҺи«–пјҢжҢ‘йҒёдёҚжңғе—ңзқЎзҡ„и—Ҙе“ҒдҫҶдҪҝз”ЁгҖӮжӯӨеӨ–已經зҷјз”ҹиӮқи…ҺеҠҹиғҪдёҚиүҜжҲ–жҳҜ已經еңЁжңҚз”ЁеӨҡзЁ®и—Ҙзү©зҡ„й«ҳйҪЎж—ҸзҫӨпјҢд№ҹеҸҜд»ҘйҒёж“ҮдёҚйңҖиҰҒ經йҒҺиӮқи…ҺиҪүеҢ–д»Ји¬қзҡ„и—Ҙе“ҒпјҢйҖҷжЁЈжңғжӣҙе®үе…ЁгҖӮ
е°ӢжүҫйҒҺж•ҸеҺҹеҫҲйҮҚиҰҒгҖҖдҪҶй…ҚеҗҲжІ»зҷӮжӣҙйҮҚиҰҒ
з–«жғ…зҲҶзҷјд»ҘдҫҶпјҢжңүдёҚе°‘жӮЈиҖ…еӣ зӮәж–Ҫжү“з–«иӢ—жҲ–жҳҜжҹ“з–«еҫҢйҖ жҲҗзҡ®иҶҡиө·зҙ…з–№гҖҒиҶЁз–№жҲ–зҷјзҷўвҖҰзӯүи•Ғйә»з–№иЎЁзҸҫгҖӮйҒҮеҲ°жҖҘжҖ§и•Ғйә»з–№пјҢеҸҜд»Ҙи©Ұи‘—еҫһз”ҹжҙ»дёӯе°ӢжүҫиӘҳеӣ пјҢеҸҜиғҪжҳҜйЈІйЈҹе…§е®№зү©гҖҒеӨ–еңЁжҺҘи§ёзү©гҖҒеҸЈжңҚдҝқеҒҘе“ҒгҖҒз©әж°ЈжҮёжө®зү©гҖҒеҜөзү©жҜӣй«®гҖҒй»ҙиҸҢгҖҒиҠұиҚүгҖҒж°Јйң§еҷҙйң§гҖҒеҸЈжңҚи—Ҙзү©гҖҒйҰҷж°ӣе“ҒжҲ–еҢ–зІ§дҝқйӨҠе“ҒвҖҰзӯүзӣёй—ңйҒҺж•ҸеҺҹжүҖйҖ жҲҗпјҢйҖҷжҷӮеҖҷе„ҳйҖҹз”Ёи—ҘгҖҒе„ҳйҮҸйҒҝе…ҚйҒҺж•ҸеҺҹе°ұеҫҲйҮҚиҰҒгҖӮдҪҶеҰӮжһңжҳҜж…ўжҖ§и•Ғйә»з–№пјҢзӣёй—ңеҺҹеӣ жӣҙеҠ иӨҮйӣңпјҢйҖҷжҷӮеҖҷе°ӢжүҫиӘҳеӣ еӣә然жңүйңҖиҰҒпјҢдҪҶе…ҲжңүиҖҗеҝғеҘҪеҘҪжңҚи—ҘжІ»зҷӮжңғжӣҙй—ңйҚөгҖӮ
йӮұе“ҒйҪҠйҶ«её«е‘јзұІпјҢйҒҮеҲ°и•Ғйә»з–№еҸҠж—©жүҫе°Ҳ科йҶ«её«жІ»зҷӮгҖҒй…ҚеҗҲз”Ёи—ҘпјҢжҗӯй…Қж—Ҙеёёз”ҹжҙ»иҲҮйЈІйЈҹиӘҝж•ҙгҖҒйҷҚдҪҺзІҫзҘһеЈ“еҠӣгҖҒе„ҳйҮҸйҒҝе…Қеҗ„зЁ®еӨ–еңЁйҒҺж•ҸеҺҹиҲҮжҲ’йҷӨдёҚиүҜз”ҹжҙ»зҝ’ж…ЈпјҢжүҚжңүиҫҰжі•ж—©ж—Ҙж“әи„«и•Ғйә»з–№зҡ„зіҫзәҸгҖӮ
еӮҷиЁ»пјҡ
1пјҡеҸ°еҢ—еёӮж”ҝеәңиЎӣз”ҹеұҖгҖӮж–°иҒһзЁҝпјҡж–°еҶ з–«иӢ—еј•иө·зҡ„зҡ®иҶҡйҒҺж•Ҹ
2пјҡиЎӣз”ҹзҰҸеҲ©йғЁз–ҫз—…з®ЎеҲ¶зҪІгҖӮ
COVID-19з–«иӢ—пјҡзӣёй—ңжҢҮеј•пјҡCOVID-19з–«иӢ—жҺҘзЁ®д№ӢиҮЁеәҠиҷ•зҪ®иҲҮе»әиӯ°пјҡеҚҖеҲҘз–«иӢ—жҺҘзЁ®еҫҢзҡ„з«ӢеҚідёҚйҒ©вҖ”йҒҺж•ҸеҸҚжҮүгҖҒиҝ·иө°зҘһ經еҸҚжҮүе’Ңз–«иӢ—жҺҘзЁ®еҫҢзӣёдјјзҡ„еүҜдҪңз”ЁгҖӮ
3: дёҚеҸҜдёҚзҹҘзҡ„COVID-19зҡ®иҶҡиЎЁзҸҫ
жң¬ең–/ж–Үз”ұгҖҢеҒҘеә·йҶ«зҷӮз¶ІгҖҚжҺҲж¬ҠеҲҠзҷ»пјҢйқһ經еҗҢж„ҸдёҚеҫ—д»»ж„ҸиҪүијүгҖӮ
еҺҹж–ҮеҮәиҷ•пјҡй•·ж–°еҶ еҫҢйҒәз—ҮеҸҜиғҪз”ўз”ҹгҖҢи•Ғйә»з–№гҖҚгҖҖйҡЁж„ҸеҒңи—ҘжҒҗи®ҠжҲҗж…ўжҖ§зҷўдёҚеҒң


